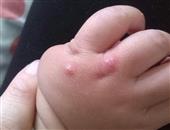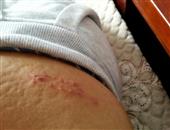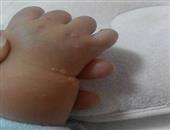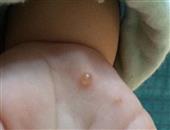
眼睑带状疱疹是一种嗜神经病毒引起的病变,临床常并发角膜炎、虹膜睫状体炎。笔者采用疗法治疗眼睑带状疱疹并发角膜炎、虹膜睫状体炎一例,疗效满意,现报道如下。患者,男,28岁,因“右眼红肿疼痛,视力下降3天伴头痛及右上睑皮肤疱疹”来诊。病前有感冒史。检查体温38.3°。c,右眼视力0.1,左眼视力1.5,双眼眼压正常,右上睑及右前额部皮肤明显红肿,可见大小不等的疱疹,疱疹半透明,成簇状排列,不越过颜面中线,痛感明显,结膜混合性充血(++),角膜知觉减退,上方角膜周围呈树枝状浸润,枝形粗,基质弥漫水肿,荧光素不着色,羊脂状kp(+),房闪(+),虹膜纹理欠清,瞳孔直径2.0mm,瞳孔区可见絮状渗出,无粘连,晶体透明,眼底像模糊,血常规检查正常。诊断眼睑带状疱疹并发角膜炎、虹膜睫状体炎。予疱疹净眼液和阿昔络韦眼液交替滴眼,1h1次。1%阿托品散瞳。每日静滴病毒唑0.6g和地塞米松10mg。每日肌注维生素b1、维生素b12。隔日肌注转移因子1mg。口服消炎痛25mg、维生素ad2丸,每天3次。局部皮肤用素高捷疗眼膏均匀涂抹。配合针刺攒竹、睛明、鱼腰、四白、曲池、合谷、太冲,每天1次,留针20min.治疗1天后,体温正常,眼部疼痛、头痛减轻,右上睑及右前额部皮肤疱疹未见增多。治疗10天后,右眼视力1.0,右上睑及右前额部皮肤疱疹全部结痂,疼痛消失,结膜充血消退,角膜知觉恢复,角膜透明,羊脂状kp(-),房闪(-),虹膜纹理清楚,瞳孔直径3.0mm,瞳孔区无渗出,晶体透明,玻璃体和眼底未见异常。按带状疱疹是由水痘—带状疱疹病毒引起。该病毒系亲神经性病毒,可长期潜伏于脊髓神经后根神经节的神经内。带状疱疹可分为流行型及症状型两种。前者为三叉神经直接受病毒感染引起。后者由于水痘早期病毒播散于全身后,在某些组织内灭活而潜伏,尤其是在三叉神经节内,以后受某些因素激活而致病。眼睑带状疱疹是因病毒侵犯三叉神经第1或第2支产生带状疱疹后,当身体抵抗力下降时而诱发。文献报道在全部带状疱疹病例中有50%可引起严重的眼部病变。眼睑带状疱疹是沿三叉神经的分支传播,故皮疹和水疱严格限于受累的神经分布的皮区,不超过颜面的中线,多数仅表现在前额,眼睑及鼻部皮肤。带状疱疹在角膜的改变呈点状,片状或溃疡,少数呈现树枝状浸润,角膜知觉减退,若不及时治疗可并发角膜炎、虹膜睫状体炎,还可侵犯颅神经。眼睑带状疱疹须与单纯疱疹性树枝状角膜炎鉴别,后者一般体温不高,不伴前额及上睑皮肤疱疹,皮肤无痛性敏感度增加,眼痛不剧烈,角膜浸润常位于中央,树枝细,末端膨大,有上皮缺损,荧光素着色,激素治疗病情加重。本病在治疗上运用类固醇皮质激素、抗病毒药物、1%阿托品散瞳、干扰素、维生素b族药物以抗病毒,消炎止痛,配合针刺可以起到止痛、疏风解毒和行气活血的功效。